Поиск по библиотеке
Результаты поиска
-
АНАЛИЗ ГЕНДЕРНЫХ РАЗЛИЧИЙ СТРОЕНИЯ ЧЕЛЮСТЕЙ ЖИТЕЛЕЙ ГОРОДА САМАРКАНДА ПО ДАННЫМ КОНУСНО-ЛУЧЕВОЙ КОМПЬЮТЕРНОЙ ТОМОГРАФИИНа основании анализа данных конусно-лучевой компьютерной томографии 50 человек (25 мужчин и 25 женщин) зрелого возраста (от 32 лет до 59 лет) изучены особенности строения зубочелюстных сегментов в области 13, 14, 15, 16, 23, 24, 25 зубов верхней челюсти и 34, 35, 36,44.45,46 зубов нижней челюсти, ретромолярного пространства нижней челюсти, частоты наличия разрастания слизистой (мембраны Шнайдера), выстилающей стенки полости верхней челюсти, частоты перфорации дна полости верхней челюсти верхушками корней клыков, премоляров и первых моляров, одонтометрия 1.3, 1.4, 1.5, 1.6, 2.3, 2.4, 2.5 зубов верхней челюсти и 3.4, 3.5, 3.6, 4.4, 4.5, 4.6 зубов нижней челюсти. Высота кости нижней челюсти у мужчин оказалась большей за счёт альвеолярной части, общая длина 3.6, 4.6 зубов нижней челюсти, 1.3, 1.4, 1.6, 2.3, 2.4, 2.6 зубов верхней челюсти, размеры основания ретромолярной ямки у мужчин оказались большими у мужчин, частота перфорации дна полости верхней челюсти верхушками корней клыков и первых премоляров оказалась выше у мужчин, размеры (переднезадний размер и высота) гайморовых пазух оказались большими у мужчин. Установлено, что высота кости верхней челюсти у мужчин и женщин нс различалась, а 1.4, 2.4, 1.6, 2.6 зубы верхней челюсти были больше у мужчин за счёт коронковой части. Полученные данные помогут улучшить процедуру одномоментной дентальной имплантации и аугментации альвеолярного отростка.
Медицина и инновации -
СРАВНИТЕЛЬНАЯ ОЦЕНКА РАЗЛИЧНЫХ ОРТОДОНТИЧЕСКИХ РАСШИРИТЕЛЕЙ ВЕРХНИХ ЧЕЛЮСТЕЙ У ДЕТЕЙ СМЕННОГО ПРИКУСАСравнительная оценка различных ортодонтических расширителей верхних челюстей у детей сменного прикуса. Материал и методы: под наблюдением находились 26 детей в возрасте от 12 до 14 лет со сменным прикусом с сужением верхней челюсти и нарушением речи. У 13 (50%) детей 1-й группы лечение осуществлялось с помощью зубного экспандера для верхней челюсти (ЗЭВЧ), поддерживаемого 4-мя полосами, размещенными на первых премолярах верхней челюсти и первых постоянных молярах. 13 (50%) пациентов 2-й группы получали лечение при помощи костного экспандера для костного расширения верхней челюсти (КРВЧ). который фиксировался непосредственно на небной кости с помощью 4-х миннвинтов. Результаты: в группе КРВЧ статистически значимое уменьшение наблюдалось у наружного буккопалатального угла наклона первых премоляров верхней челюсти и первых постоянных молярах. В группе ЗЭВЧ статистически значимое снижение обнаружено только для наружного буккопалатинального наклона: угол правого и левого первых премоляров. Выводы: для проверки долгосрочной стабильности достигнутого расширения обоими устройствами необходимы дальнейшие научные исследования с большим размером выборки.
Стоматология -
В статье приведены данные по судебно-медицинскому анализу переломов верхней челюсти. Среди обследованных лиц преобладали мужчины работоспособного возраста. Переломы верхней челюсти были открытыми, а также одно- и двусторонними. А при односторонних переломах верхней челюсти линия перелома проходила сагиттально по небному шву. Смещение костных отломков при переломах верхней челюсти зависит от следующих факторов: силы и направления удара, массы отломков, и силы тяги жевательных мышц.
-
Целью исследованияявляется оценка возможностей сонографии в диагностике переломов нижней челюсти с использованием функциональной пробы с открытием и закрытием рта. Материал и методы: Было обследовано 96 пострадавших, среди которых у 56 были выявлены переломы нижней челюсти. Возраст больных составил от б до 59 лет. У всех больных выполнена сонография на аппарате SLE-5O1 (Литва) с линейным датчиком частотой 7.5 МГц и компьютерная томография на аппарате ' Somatom Emotion б" (Siemens. Германия). Результаты: У всех пациентов отмечали одно или двухстороннее повреждение нижней челюсти, в 4х случаях переломы нижней челюсти сочетались с травмами средней зоны лица. Изолированные переломы нижней челюсти выявлены у 17 и множественные у 35 пациентов. Среди переломов нижней челюсти преобладали переломы утла (в 22). суставного отростка (в 16). парасимфиза (в 19), ветви (в 11). тела (8) венечного отростка (в 3). симфиза нижней челюсти (в б случаях). Из 82 диагностированных при КТ переломов нижней челюсти, рентгенологически выявлено 77, а при сонографии 80. то есть чувствительность последних двух методов составила 93,9% и 97,5% соответственно. В 13 случаях несмещенных переломов, когда возникли трудности, использовали методику функциональной сонографии с открытием и закрытием рта, что позволило дополнительно выявить еще 11 переломов. У 34 больных возникла необходимость в повторной сонографии для оценки состояния костных отломков после репозиции. Состояние отломков было удовлетворительным в 19 и неудовлетворительным в 15 случаях. У 2 больных сонография использовалась интраоперационно для оценки адекватности состояний костных отломков при репозиции нижней челюсти. Вывод: На сонограммах переломы нижней челюсти проявляются прерыванием наружного кортикального слоя с или без смещением костных отломков, смещением костных отломков при использовании функциональных нагрузок: медиальный вывих головки суставного отростка отсутствием контура ее в проекции суставной ямки. Использование сонографии с функциональными пробами на нижнюю челюсть повышает чувствительность метода в диагностике переломов. Ультразвуковой мониторинг адекватности открытой и закрытой репозиции отломков улучшает эффективность вмешательств и позволяет своевременно устранить причины неудовлетворительного стояния отломков
-
В ходе реабилитации пациентов со злокачественными опухолями челюстно-лицевой области, определение клинической картины дефектов позволило подойти к выбору метода их устранения. Для облегчения разработки программы комплексной реабилитации больные были распределены на 3 клинические группы: 1- группа - больные с дефектами верхней челюсти с интактными зубным рядом на оставшейся верхней челюсти - 61 человек; 2- группа - больные с дефектами верхней и нижней челюстей с частичным дефектом зубного ряда на оставшейся верхней и нижней челюстях - 43 человека; 3- группа - больные с обширными дефектами верхней челюсти, мягких тканей лица и полной вторичной адентии альвеолярного отростка на оставшейся верхней челюсти - 3 человека.
-
Определение клинической картины дефектов челюстно-лицевой области позволяло подойти к выбору метода их устранения. Сформированы 3 группы больных в зависимости от локализации дефекта: 1 группа - больные с дефектами верхней челюсти с интактными зубным рядом на оставшейся верхней челюсти - 68 человек; 2 группа - больные с дефектами верхней и нижней челюстей с частичным дефектом зубного ряда на оставшейся верхней и нижней челюстях -53 человека; и 3 группа - больные с обширными дефектами верхней челюсти, мягких тканей лица и полной вторичной адентии альвеолярного отростка на оставшейся верхней челюсти -13 человек.
-
Совершенствование методов скелетного расширения верхней челюсти с опорой на микроимпланты
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 5Одной из актуальных проблем современной ортодонтии является лечение пациентов со скелетным сужением верхней челюсти. Перекрестный прикус является одной из наиболее распространенных аномалий прикуса. Распространенность его, как сообщается, составляет от 2,7-18,2% в различных популяциях. Так, согласно данным da Silva Filho, указанная патология встречается у 0,19 % населения. Расширение челюсти часто является единственным способом исправления нарушения прикуса и положения зубов. Взрослым пациентам это делается, как правило, только путём хирургической операции. Новым является нехирургическое расширение верхней челюсти с опорой на микроимпланты.
-
Дентальной имплантации для сохранении зубо-альвеолярного сегмента верхней челюсти с помощью метода “root membrane”
in LibraryПротезирование вторичных адентий, которые длительное время присутствуют в верхней и нижней челюстях, является одной из актуальных проблем стоящих перед стоматологами. Одним из современных методов устранения этой проблемы, является дентальная имплантология. Одним из сдерживающих факторов для широкого распространения имплантации является недостаточный объем костной ткани для установки имплантата. Процесс дентальной имплантации во фронтальную часть верхней челюсти, которая на высоком уровне атрофирована или сопровождается вертикальным переломом, зубов, требует дополнительных костных изделий и длительного реабилитационного периода, причина этого в том, что вестибулярная пластинка фронтальной части верхней челюсти тонкая и он характеризуется переломом во время удаления зуба. Атрофия костной ткани после удаления зубов является одним из важнейших вопросов современной стоматологии, так как значительная атрофия костной ткани челюстей делает невозможным выполнение внутрикостной имплантации, а также создает серьезные трудности при ортопедическом лечении пациентов.
-
Дентальной имплантации для сохранении зубо-альвеолярного сегмента верхней челюсти с помощью метода “root membrane”
in LibraryПротезирование вторичных адентий, которые длительное время присутствуют в верхней и нижней челюстях, является одной из актуальных проблем стоящих перед стоматологами. Одним из современных методов устранения этой проблемы, является дентальная имплантология. Одним из сдерживающих факторов для широкого распространения имплантации является недостаточный объем костной ткани для установки имплантата. Процесс дентальной имплантации во фронтальную часть верхней челюсти, которая на высоком уровне атрофирована или сопровождается вертикальным переломом, зубов, требует дополнительных костных изделий и длительного реабилитационного периода, причина этого в том, что вестибулярная пластинка фронтальной части верхней челюсти тонкая и он характеризуется переломом во время удаления зуба. Атрофия костной ткани после удаления зубов является одним из важнейших вопросов современной стоматологии, так как значительная атрофия костной ткани челюстей делает невозможным выполнение внутрикостной имплантации, а также создает серьезные трудности при ортопедическом лечении пациентов.
-
Повышение эффективности дентальной имплантации при сохранении зубо-альвеолярного сегмента верхней челюсти с помощью метода “root membrane”
in LibraryПротезирование вторичных адентий, которые длительное время присутствуют в верхней и нижней челюстях, является одной из актуальных проблем, стоящих перед стоматологами. Одним из современных методов устранения этой проблемы, является дентальная имплантология. Одним из сдерживающих факторов для широкого распространения имплантации является недостаточный объем костной ткани для установки имплантата. Процесс дентальной имплантации во фронтальную часть верхней челюсти, которая на высоком уровне атрофирована или сопровождается вертикальным переломом, зубов, требует дополнительных костных изделий и длительного реабилитационного периода, причина этого в том, что вестибулярная пластинка фронтальной части верхней челюсти тонкая и он характеризуется переломом во время удаления зуба. Атрофия костной ткани после удаления зубов является одним из важнейших вопросов современной стоматологии, так как значительная атрофия костной ткани челюстей делает невозможным выполнение внутрикостной имплантации, а также создает серьезные трудности при ортопедическом лечении пациентов.
-
Улучшение фиксации полных съемных пластиночных протезов в условиях выраженной атрофии в области верхнечелюстных бугровУлучшение фиксации полных съемных пластиночных протезов на верхней челюсти в условиях выраженной атрофии в области верхнечелюстных бугров путем создания дополнительных клапанов в области небных отверстий. Материал и методы: 3 пациентам с выраженной атрофией в области верхнечелюстных бугров (контрольная гр.) были изготовлены полные съемные пластиночные протезы по общепринятой методике (краевой замыкающий клапан). 3 больных рабочей группы было изготовлено 2 вида протезов: по общепринятой методике, по общепринятой методике, дополненной созданием дополнительных клапанов в области небных отверстий. Результаты: у пациентов рабочей группы использование полных съемных пластиночных протезов с дополнительными клапанами в области небных отверстий обеспечивает хорошую фиксацию протеза в условиях выраженной атрофии в области верхнечелюстных бугров. Выводы: проведенные исследования помогли определить целесообразность изготовления дополнительных клапанных зон в условиях выраженной атрофии в области верхнечелюстных бугров и в целом улучшили фиксацию протезов.
Стоматология -
Воспалительные осложнения у больных с травматическими переломами нижней челюсти в пределах зубного ряда наблюдаются довольно часто, и по данным некоторых авторов имеется тенденция к увеличению их количества. Одной из частых причин осложнений, возникающих как в процессе лечения переломов нижней челюсти, так и в позднем посттравматическом периоде и в более отдаленные сроки, является сохраненный зуб в плоскости перелома. Цель работы: определение врачебной тактики при наличии зуба в линии перелома нижней челюсти. Под наблюдением находилось 70 пациентов с 2013-2015гг. в челюстно-лицевом хирургическом отделении Самаркандского Городского Медицинского Объединения. Возраст обследованных находился в пределах от 18 до 50 лет. Это были больные с одно- и двусторонними переломами нижней челюсти, плоскость которых проходила через зубы, не имевшие кариеса и его осложнения. Во всех случаях применяли консервативно-ортопедический метод лечения - наложение назубных шин Тигерштедта с межчелюстным вытяжением. Для профилактики гнойно - воспалительных осложнений и ускорения заживления переломов нижней челюсти у 31 больного, кроме общепринятого комплекса профилактических мероприятий, использовали метод физическою воздействия - вибромассаж на частотах, соответствующих собственной частоте сердечно-сосудистой системы, что способствует улучшению регионарного кровообращения. Если зуб, находящийся в линии перелома нижней челюсти, представляет особую ценность для сохранения функции зубочелюстной системы при проведении комплекса лечебно-профилактических мер. сю можно сохранить при условии диспансерного наблюдения за больным.
-
В этой статье отражены результаты анализа 572 историй болезни переломами нижней челюсти находившихся на лечении в отделении челюстно-лицевой хирургии Ошской и Джалал - Абадской областной клинической больницы с 2016 по 2019 годы. Цель исследования изучение зависимости развития степени воспалительных осложнений при переломах нижней челюсти от сроков госпитализации. В результате исследование установлено, что переломы нижней челюсти выявлены преимущественно у больных в возрасте от 21 до 40 лет (63,3%). Изолированные переломы нижней челюсти были у 378 (66.1%) пациентов, в 194 (33,9%) случаях переломы нижней челюсти сопровождались сотрясением головного мозга различной степени тяжести. Анализа исследования зависимости воспалительных осложнений от сроков госпитализации можно сделать следующие выводы: из 405 больных, поступивших на стационарное лечение в срок до 3-х суток гнойно-воспалительные осложнения были выявлены у 15 больных и составило 2,6%. Из 78 больных, госпитализированных на 4-6 сутки -38 человек (48,7%), госпитализированные более 7 суток 89 больных- из них 84 человек имели осложнения, что составило 94,3%. Таким образом, позднее поступление больных осложнение резко увеличивается и их предотвращении осложнении необходимость своевременной госпитализации больных.
-
Антропометрические параметры зубочелюстной системы у 3-х летних детей с искусственным и естественным питанием и их соответствии к принципу золотой пропорцииМорфологическая и физиономическая высота лица у детей с искусственным питанием меньше чем у детей с естественным питанием. Это особенно выражено у детей из детских домах, находящиеся на искусственном питание. Соотношение верхней, средней и нижних частей лица у девочек всех групп более близки к закону золотой пропорции, по сравнении мальчиков. Средний отдел лица более постоянен, чем верхний (зависит от начала линии волос) и нижний (зависит от срока прорезывания и количество зубов). Во всех группах соотношение параметров частей лица близко к числу Фибоначчи или параметрам золотой пропорции. Эти соотношения более достоверные у 3 летних девочек по сравнению мальчиков. У 3-х летних детей обоего пола и всех групп в основном встречаются открытая форма прикуса, где углы нижней челюсти более тупые (120-125 0 ), редко (5-6%) нейтральная форма, где углы нижней челюсти больше 135 0 . Углы нижней челюсти более тупые у II-и III - группы детей у обоего пола. Это говорит об отставании формирования нижней челюсти. Кроме этого у всех групп угол нижней челюсти с левой стороны боле тупее чем правая. Этот параметр свидетельствует о более физическом развитии правой стороны нижней челюсти по сравнении левой (правая сторона более функциональна в акте жевания).
Журнал проблемы биологии и медицины -
Особенности морфометрических параметров лица и углов нижней челюсти у 11 летних детей с искусственным и естественным питаниемЦелью нашего исследования было определение параметров строения и антропометрического угла нижней челюсти у 11-летних детей обоего пола, находящихся на искусственном и естественном питании. Исследование показало, что морфологический и физиогномический рост лица у детей с искусственным питанием меньше, чем у детей с естественным питанием. Углы нижней челюсти более тупые у детей второй группы обоего пола. Это говорит об отсталости формирования нижней челюсти. Кроме того, у обеих групп детей обоего пола угол нижней челюсти с левой стороны более тупой, чем с правой. Этот параметр указывает на физическое развитие правой стороны нижней челюсти по сравнению с левой. Развитие частей лица зависит от пола и групп. В у детей с искусственным питанием наблюдаются поздние сроки прорезывания постоянных зубов, формирования морфометрических параметров челюстей и лицевых костей.
Журнал проблемы биологии и медицины -
Наращивание высоты альвеолярного отростка верхней челюсти при выполнении операции синус-лифтинга с одномоментной имплантациейОдним из факторов, препятствующих установке дентальных имплантатов, является тяжелая степень атрофии альвеолярного отростка челюстей. После удаления зубов в боковом отделе верхней челюсти резорбция кости часто происходит путем пневматизации верхнечелюстной пазухи. Установка дентальных имплантатов в этой области возможна только при комбинации операции синус-лифтинга и подсадки костной ткани.
Стоматология -
СОВРЕМЕННЫЕ АСПЕКТЫ ОБСЛЕДОВАНИЯ ПАЦИЕНТОВ С ВТОРИЧНОЙ ЧАСТИЧНОЙ АДЕНТИЕЙ ВЕРХНЕЙ ЧЕЛЮСТИ ПРИ ПРИМЕНЕНИИ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИСерьезную проблему для хирургов-стоматологов представляет недостаточное количество и качество кости в случае утраты жевательной группы зубов на верхней челюсти. В ходе исследования изучено состояние фосфорно-кальциевого обмена у пациентов с вторичной частичной адентией при применении дентальной имплантации верхней челюсти. В сыворотке крови 72 обследованных пациентов определяли показатели фосфорно-кальциевого обмена. В группе пациентов с неуспешным приживлением дентальных имплантатов, более высокие уровни свободного ионизированного кальция были определены при сравнимых уровнях общего кальция, неорганического фосфата.
Журнал стоматологии и краниофациальных исследований -
Пред ортопедические мероприятия с осложнениями остеомиелита верхней челюсти
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4Изучение плотности кости верхней челюсти у больных с осложнениями остеомиелита верхней челюсти.
-
Клинико-рентгенологическое обоснование раннего ортодонтического лечения детей с сужением верхней челюсти и привычным ротовым дыханием
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4Повысить эффективность лечения детей с сужением верхней челюсти и привычным ротовым дыханием путем обоснованного расширения и коррекции формы переднего отдела верхней челюсти в периоде его формирования.
-
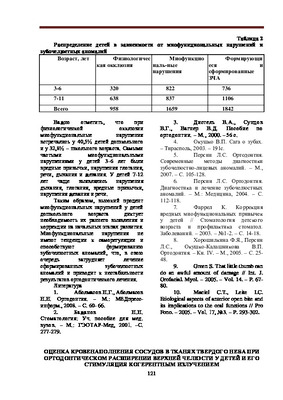
Оценка кровенаполнения сосудов в тканях твердого неба при ортодонтическом расширении верхней челюсти у детей и его стимуляция когерентным излучениемОпределялась электропроводность тканей твердого неба при расширении базисным аппаратом верхней челюсти, связанная, главным образом, с кровенаполнением сосудов. Лазеротерапия с λ=0,63 мкм в непрерывным режиме по 2 мин на каждое поле, проводимая во время активирования расширяющего механизма ОА, на треть восстанавливает показатели электропроводности, однако исходного уровня исследованные показатели не достигают.
Стоматология -
Эффективность скелетного расширения верхней челюсти с опорой на микроимплантах
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 5Распространенность зубочелюстных аномалий по данным различных авторов составляет от 30 до 90%. В США у 70% населения выявлены ЗЧЛА, в Китае -до 75%, в Англии - около 47%. Определить основную причину данной аномалии очень сложно, она является мультифакторной патологией (Э.Э.Насимов), возникающей на фоне вредных привычек, нарушения носового дыхания и т.д. (С.Н.Махсудов). Планирование и совершенствование лечения сужений верхней челюсти по сей день представляет значительный научный и практический интерес.
-
Было обследовано 66 больных проходивших лечение в стоматологической клинике КазНМУ им. С.Д.Асфендиярова. Исследование с использованием функциональных проб и карты обследования больных с послеоперационными дефектами верхней челюсти позволило определить степень функциональных анатомических нарушений и показало, что качество жизни больных в значительной степени ухудшается. После лечения формирующими протезами проведенные функциональные пробы показали положительные результаты у 76% больных. При опенке качества речи положительные результаты выявлены у 73% больных. После лечения окончательными протезами проведенные функциональные пробы показали положительные результаты у 84% больных. При опенке качества речи положительные результаты выявлены у 86% больных Предложенные авторами карта обследования и функциональные пробы могут быть использованы дтя определения качества реабилитации больных с послеоперационными дефектами верхней челюсти до и после ортопедического лечения.
-
Решение проблем наращивания высоты альвеолярного отростка верхней челюсти при выполнении операции синус-лифтинг с одномоментной имплантациейОдним из факторов препятствующих установке дентальных имплантатов, является тяжелая степень атрофии альвеолярного отростка челюстей. После удаления зубов в боковом отделе верхней челюсти резорбция кости часто происходит путем пневматизации верхнечелюстной пазухи. Установка дентальных имплантатов в этой области возможна, только при комбинации операции “синус-лифтинг” и подсадки костной ткани.
Стоматология -
Этиологические факторы развития сужения верхней челюсти.
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4В настоящее время сужение верхней челюсти является достаточно распространенной аномалией, возникающей на фоне вредных привычек, нарушения дыхания и т.д. Сужение верхней челюсти по данным Н.Г.Снагиной 1966г составяло 63,2%. В свою очередь, Володкин В.Н. отмечает, что суженные зубные ряды составляют 6,4% от общего числа зубочелюстных аномалий. Суженные в трансверсальной плоскости зубные ряды были выявлены Дарихсвайлером Н. (1953) у 90% детей, которые имели зубочелюстные аномалии.
-
Предортопедические мероприятия с осложнениями остеомиелита верхней челюсти
Актуальные проблемы стоматологии и челюстно-лицевой хирургии 4Изучение плотности кости верхней челюсти у больных с осложнениями остеомиелита верхней челюсти.